
La aparición de diabetes tipo 2 en niños y adolescentes desconcertó a los médicos desde el principio. Fida Bacha recuerda que trabajaba como becaria de endocrinología pediátrica en Pittsburgh (EE UU) poco después del año 2000, cuando empezaron a llegar a la consulta pacientes jóvenes con sobrepeso y obesidad, algunos de los cuales describían un aumento de la sed, visitas más frecuentes al baño y otros síntomas de lo que entonces se denominaba diabetes de aparición en la edad adulta.
“Fue una nueva toma de conciencia de que nos enfrentamos a una enfermedad que solía ser solo de adultos y que ahora se está convirtiendo en una enfermedad de la infancia”, afirma Bacha, que ejerce en el Hospital de Niños de Texas, en Houston.
Más de dos décadas después, médicos e investigadores siguen tratando de desentrañar qué está impulsando la aparición y proliferación de la enfermedad en jóvenes, especialmente entre las comunidades marginadas, incluida la hispana. La creciente prevalencia de la obesidad entre los jóvenes es claramente uno de los factores que contribuyen a ello, pero los investigadores también están analizando la posible influencia de otros factores relacionados con el estilo de vida y el ambiente, desde la exposición al estrés crónico y la contaminación atmosférica hasta las dietas ricas en azúcar. Además de los factores fisiológicos, como el lugar donde se acumula el exceso de grasa, los jóvenes de niveles socioeconómicos más bajos pueden ser vulnerables debido a aspectos de la vida cotidiana que escapan de su control, como un acceso más limitado a alimentos saludables y a oportunidades de hacer ejercicio de forma segura en barrios menos contaminados.
A medida que los investigadores tratan de resolver la interacción entre la genética, los factores metabólicos y las influencias ambientales en la población hispana y otras poblaciones, su objetivo es responder a esta pregunta clave: ¿por qué algunos adolescentes aparentemente en riesgo desarrollan diabetes y otros no?
A largo plazo, los retos y los riesgos para la salud son importantes. Cuando la diabetes tipo 2 apareció por primera vez en los jóvenes, los médicos pensaron inicialmente que su progresión sería similar a la de los adultos y que, por tanto, podría tratarse en consecuencia. Pero no ha sido así, dice Barbara Linder, endocrinóloga pediátrica y asesora principal de investigación sobre diabetes infantil del Instituto Nacional de Diabetes y Enfermedades Digestivas y Renales (NIDDK, por sus siglas en inglés). Por ejemplo, los investigadores han determinado que la metformina, un medicamento antidiabético oral que se suele recetar a los adultos, no funciona tan bien en los jóvenes.
“Sabemos que la enfermedad es muy agresiva en los jóvenes y muy difícil de tratar”, afirma Linder. “Así que es realmente imperativo que desarrollemos enfoques eficaces de prevención. Y para ello, obviamente, tenemos que ser capaces de identificar eficazmente cuáles jóvenes corren mayor riesgo”.
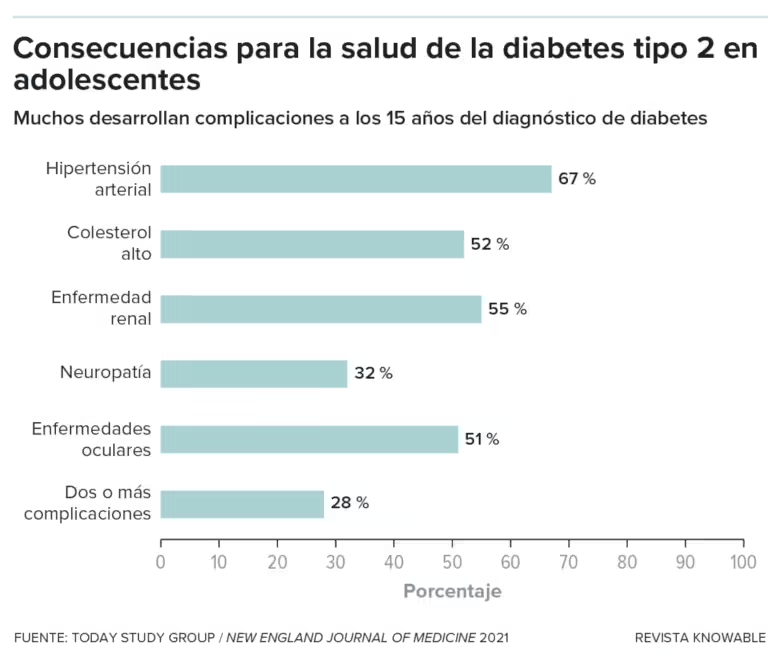
Incluso con tratamiento, los jóvenes desarrollan otros problemas médicos relacionados con la diabetes más deprisa que los adultos, según señala un estudio que siguió a 500 jóvenes, más de un tercio de ellos hispanos. El 60% desarrolló al menos una complicación en los 15 años siguientes al diagnóstico, antes de cumplir sus 30 años.
“Es realmente alarmante”, afirma Luisa Rodríguez, endocrinóloga pediátrica que estudia la diabetes de tipo 2 y la obesidad infantil en el Centro de Ciencias de la Salud de la Universidad de Texas en San Antonio. Por cada 10 adolescentes con diabetes tipo 2 de inicio juvenil, señala, “seis de ellos, en el plazo de una década, van a desarrollar una comorbilidad importante que tendrá un gran impacto en su esperanza y calidad de vida”.
Resistencia a la insulina
En la diabetes tipo 2, el organismo tiene dificultades para utilizar la insulina con eficacia. Esta hormona vital, producida por las células beta del páncreas, ayuda a que la glucosa en el torrente sanguíneo entre en las células de los músculos, la grasa y el hígado, donde se utiliza como fuente de energía. Pero a veces esas células pierden gradualmente su capacidad de responder a la insulina, lo que obliga a las células beta a bombear cada vez más cantidad de insulina. Si las células beta no pueden mantener el ritmo, los niveles de glucosa en sangre empiezan a aumentar, lo que conduce a un diagnóstico de prediabetes y, con el tiempo, de diabetes.
En el pasado, la diabetes tipo 2 no solía aparecer hasta bien entrada la edad adulta. Pero ahora, los casos en jóvenes estadounidenses de 10 a 19 años están aumentando rápidamente. Desde 2002-2003, los diagnósticos se han duplicado, pasando de 9 por 100.000 jóvenes a 17,9 por 100.000 en 2017-2018, sobre todo entre asiáticos, isleños del Pacífico, negros e hispanos. Si esas tasas crecientes persisten, se prevé que el número de casos de diabetes tipo 2 en jóvenes se dispare de 28.000 en 2017 a 220.000 en 2060.
Diversos factores se han relacionado con la resistencia a la insulina en la infancia o la adolescencia, como la obesidad, la inactividad y la genética, según una revisión de las causas de la diabetes tipo 2 en jóvenes publicada en el Annual Review of Medicine de2022. La enfermedad tiende a ser hereditaria, independientemente de la raza o la etnia, lo que sugiere que los genes importan. Entre los hispanos de EE.UU., los adultos de ascendencia mexicana o puertorriqueña son los más propensos a ser diagnosticados, seguidos de los centro y sudamericanos y de los cubanos.
La obesidad es también un factor contribuyente: algo más de una cuarta parte de los jóvenes hispanos son obesos, un porcentaje superior al de cualquier otro grupo racial o étnico importante. Los niños también tienen más probabilidades de desarrollar diabetes tipo 2 si su madre padece la enfermedad o desarrolló diabetes gestacional durante el embarazo. Una teoría es que la exposición del feto a la diabetes materna mientras está en el útero puede estimular cambios metabólicos tras el nacimiento.
La pubertad también influye mucho: la mayoría de los casos se diagnostican tras su aparición. Durante la pubertad, los jóvenes experimentan temporalmente resistencia a la insulina, debido en gran parte a un aumento de las hormonas, afirma Linder. La mayoría de los jóvenes compensan esa resistencia transitoria segregando más insulina. Pero por razones que aún no están claras, una subpoblación de adolescentes no lo hace. “Cuando se enfrentan a esta prueba de estrés de la pubertad, no pueden aumentar su secreción de insulina lo suficiente como para compensar”, dice Linder. “Y probablemente por eso desarrollan diabetes tipo 2″.
Un análisis, que examinó las tendencias de la diabetes tipo 2 desde 2002 hasta 2018, identificó que la edad pico para el diagnóstico era de 16 años en niños y niñas. La única excepción fueron los jóvenes negros, en los que el diagnóstico alcanzó su punto máximo a los 13 años, y posiblemente antes entre las niñas negras, lo que puede estar relacionado con un inicio más temprano de la menstruación.
Las directrices de la Asociación Americana de Diabetes recomiendan que los médicos realicen pruebas de detección de la enfermedad a los jóvenes con sobrepeso u obesidad a partir de los 10 años o una vez iniciada la pubertad; lo que ocurra antes, si presentan uno o más factores de riesgo. Entre ellos figuran antecedentes familiares de la enfermedad, signos de resistencia a la insulina o de pertenencia a determinados grupos raciales o étnicos, como los hispanos o latinos.
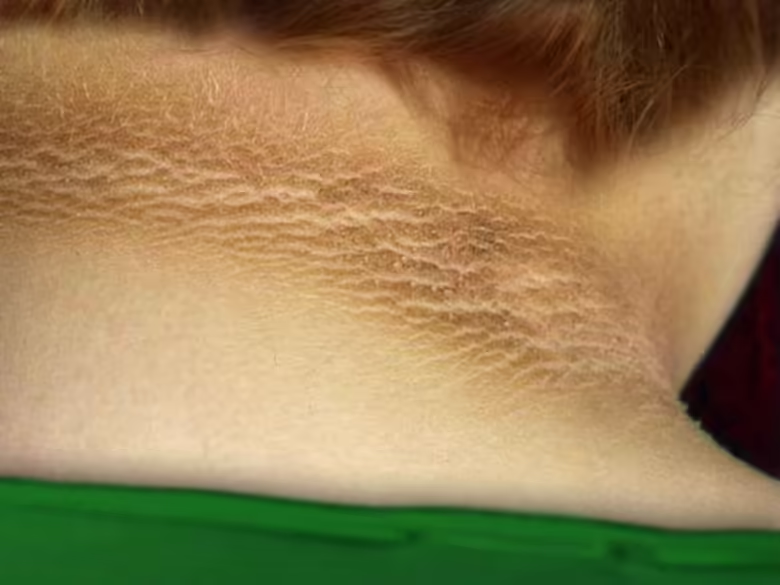
Durante las revisiones, los médicos pueden buscar un signo visible de resistencia a la insulina, una afección cutánea asociada denominada acantosis nigricans, explica Paulina Cruz Bravo, médica e investigadora sobre diabetes de la Facultad de Medicina de la Universidad de Washington, en San Luis. Los cambios cutáneos tienden a aparecer en la zona del cuello o a lo largo de los pliegues de la piel, incluidas las axilas, los codos y las rodillas. “La capa superior de la piel se engrosa. Se describe como un aspecto aterciopelado de la piel —es más oscura en comparación con la piel en otros lugares—”.
El lugar donde un adolescente carga con los kilos de más también importa, ya que la resistencia a la insulina se ha asociado a un tipo de grasa llamada visceral, dice Alaina Vidmar, endocrinóloga pediátrica del Hospital Infantil de Los Ángeles. A diferencia del tipo de grasa más común, llamada subcutánea y que se siente al pellizcar alrededor de la cintura, la grasa visceral rodea el hígado y otros órganos vitales, aumentando el riesgo de diabetes tipo 2, enfermedad del hígado graso y otras afecciones.
“Realmente necesitas que el hígado procese la glucosa para poder utilizar bien la insulina”, dice Vidmar. “Y si está lleno de grasa, no puede hacerlo”. La enfermedad del hígado graso, que se ha asociado tanto a la obesidad como a la diabetes tipo 2, es más frecuente en adultos hispanos, seguidos de los blancos y los negros, según un metaanálisis que analiza 34 estudios.
Las exploraciones por imagen serían la forma ideal de identificar la extensión y localización de la grasa visceral en los adolescentes, afirma Vidmar. Pero dado que la exploración rutinaria sería costosa, los médicos pueden medir en su lugar el perímetro de la cintura de un adolescente, “un gran marcador sustitutivo”, dice.
Aun así, la obesidad solo representa una parte del perfil de riesgo de la diabetes tipo 2, lo que refleja la complejidad que entraña comprender la fisiopatología de la enfermedad de inicio en la juventud. Aproximadamente una cuarta parte de los jóvenes con diabetes tipo 2 no son obesos, según un metaanálisis publicado en 2022 en JAMA Network Open. Los jóvenes asiáticos son los menos propensos a ser obesos; aproximadamente un tercio no cumple los criterios de obesidad.
Además, aunque la obesidad y la resistencia a la insulina aumentan el riesgo de desarrollar diabetes, estos factores por sí solos no predicen si un adolescente acabará siendo diagnosticado con la enfermedad, según los autores de la revisión en el Annual Review of Medicine. En su lugar, señalan el papel del deterioro de la función de las células beta.

En un estudio en el que participaron 699 jóvenes con diabetes tipo 2, el fármaco antidiabético estándar metformina controló los niveles de glucosa en sangre solo en aproximadamente la mitad de los participantes. La medicación fue menos eficaz entre los jóvenes negros, por razones que no están claras, según los investigadores. Otro análisis de la misma población de estudio identificó un descenso anual de la función beta de entre el 20% y el 35% en los jóvenes diabéticos, en comparación con estudios anteriores que mostraban un descenso anual de entre el 7% y el 11% en los adultos diabéticos.
“Lo que vemos en los jóvenes es que la función de las células beta falla muy rápidamente”, afirma Linder, y añade que el declive de las células beta tiende a correlacionarse con la falta de respuesta a la metformina.
Se desconoce si determinados grupos raciales o étnicos son más vulnerables a la pérdida de función de las células beta, dice Linder, que espera que un nuevo estudio a gran escala del NIDDK que se iniciará este verano identifique tales diferencias fisiológicas y de otro tipo entre las poblaciones. El estudio, denominado Discovery of Risk Factors for Type 2 Diabetes in Youth Consortium (Consorcio para el descubrimiento de los factores de riesgo de la diabetes tipo 2 en los jóvenes), pretende inscribir a 3.600 chicos y chicas adolescentes con sobrepeso u obesidad, el 3% de ellos hispanos. Bacha y otros investigadores del proyecto planean seguir a los jóvenes hasta la pubertad, analizando marcadores genéticos y fisiológicos como la resistencia a la insulina y la función de las células beta. Su objetivo es saber quién desarrolla diabetes tipo 2 y qué factores precipitan la enfermedad.
Además, los investigadores conocerán la salud mental, los estilos de vida y los determinantes sociales de la salud de los participantes, explica Linder. Para ello, se pedirá a las familias que compartan detalles sobre nutrición, actividad física y sueño, así como sobre inseguridad alimentaria, exposición al racismo y otros factores de estrés.
“El estrés induce ciertas hormonas que antagonizan la insulina, por lo que crean más resistencia a la insulina”, dice Linder. “El estrés también se asocia con la inflamación crónica en el cuerpo, que afecta a la capacidad del cuerpo para responder normalmente”.
Los investigadores que han estudiado a los jóvenes hispanos en riesgo de desarrollar diabetes tipo 2 y a sus familias ya han empezado a esclarecer las influencias ambientales y de otro tipo arraigadas en la vida cotidiana que pueden aumentar la probabilidad de padecer obesidad o diabetes. Michael Goran, investigador de obesidad infantil del Hospital Infantil de Los Ángeles, ha dirigido un proyecto de investigación denominado Estudio de Adolescentes Latinos en Riesgo (SOLAR, por sus siglas en inglés), en el que se realizó un seguimiento de 328 jóvenes hispanos/latinos considerados de alto riesgo de padecer diabetes juvenil en función de su índice de masa corporal y sus antecedentes familiares de la enfermedad. Los participantes, reclutados en dos oleadas entre 2000 y 2015, completaron cuestionarios de salud y se sometieron a exámenes anuales, incluidas exploraciones de imagen y otras mediciones.
Un análisis reveló que los jóvenes hispanos que vivían en barrios con altos niveles de contaminación atmosférica eran más propensos a experimentar un deterioro de la función de las células beta. “No sabemos cuál es el mecanismo”, afirma Goran, coautor de un estudio sobre la resistencia pediátrica a la insulina publicado en 2005 en el Annual Review of Nutrition.
En los últimos años, ha centrado su atención en el estudio de la nutrición poco después del nacimiento, con especial atención a las fórmulas infantiles que contienen sirope de maíz. Según él, estas fórmulas tienen más probabilidades de provocar picos de azúcar en sangre que las fórmulas a base de lactosa. “Si estás elevando la glucosa en sangre de los bebés con sirope de maíz”, dice, “se puede ver cómo eso sería problemático para el control a largo plazo de los niveles de azúcar en sangre”.
En un estudio, Goran y sus colegas analizaron las tendencias de obesidad en 15.246 niños que recibieron leche de fórmula a través del Programa Especial de Nutrición Suplementaria para Mujeres, Bebés y Niños (WIC). Los bebés que consumían cualquier fórmula con sirope de maíz tenían un 10% más de probabilidades de ser obesos a los dos años de edad que los que no lo hacían. Casi el 90% de los participantes en el estudio eran hispanos.
En otra investigación, la epidemióloga Carmen Isasi, de la Facultad de Medicina Albert Einstein de Nueva York, ayudó a dirigir el estudio Study of Latinos (SOL) Youth, que analizó hasta qué punto las circunstancias familiares de un niño contribuyen a la obesidad y a los cambios metabólicos que pueden aumentar el riesgo de diabetes tipo 2 en jóvenes. Isasi y sus colegas descubrieron que el estrés crónico era generalizado. Tres cuartas partes de los padres y cuidadores declararon sufrir estrés y el 29% detalló tres o más factores estresantes relacionados con la salud, el trabajo o las relaciones. Cuanto mayor era el número de factores estresantes de los padres, más probabilidades tenía el niño de ser obeso.
Una mirada de cerca a factores de riesgo en los niños hispanos
Isasi también ha estudiado la relación entre la inseguridad alimentaria y la salud metabólica. Los jóvenes hispanos criados en hogares con los niveles más altos de inseguridad alimentaria presentaban resultados metabólicos significativamente peores, como glucosa y triglicéridos —un tipo de colesterol— elevados en sangre. Según Isasi, es probable que las familias que sufren inseguridad alimentaria sigan una dieta de menor calidad y escatimen en proteínas y productos frescos más caros.
La prevención de la diabetes ha resultado ser todo un reto. Una revisión de las iniciativas relacionadas con la dieta y otros estilos de vida dirigidas a los jóvenes hispanos encontró pocos estudios hasta la fecha que hayan demostrado mejoras en el índice de masa corporal o en los niveles de glucosa en sangre.
Los adolescentes de nivel socioeconómico más bajo también pueden cargar con responsabilidades que pueden socavar sus esfuerzos por mantenerse sanos, dice Erica Soltero, científica del comportamiento del Baylor College of Medicine, en Houston, que trabaja con jóvenes hispanos. Por ejemplo, los adolescentes mayores pueden tener dificultades para asistir a una clase de ejercicios si tienen un trabajo extraescolar o deben recoger a sus hermanos pequeños o preparar la cena. La tecnología, dice Soltero, puede ser una mejor forma de llegar a los ocupados adolescentes hispanos; ella está realizando un estudio piloto que proporcionará orientación sobre el estilo de vida a través de mensajes de texto a adolescentes hispanos con obesidad.
Las opciones de medicación aprobadas siguen siendo limitadas para niños y adolescentes. Si la metformina no funciona, la alternativa es la insulina, y los padres pueden resistirse a administrar inyecciones por las dificultades que entraña, afirma Rodríguez. Ella participa en un estudio en curso en jóvenes con diabetes tipo 2 para estudiar la eficacia de la semaglutida oral, uno de los nuevos fármacos para la diabetes que también ha logrado una notable pérdida de peso. Rodríguez calcula que los resultados estarán disponibles en 2026.
El nuevo estudio del NIDDK no evaluará los tratamientos farmacológicos, ya que se trata de un estudio observacional. Pero los investigadores participantes son optimistas en cuanto a que las conclusiones del estudio podrían conducir a mejores enfoques de prevención y tratamiento. “Si alguien está predispuesto a la disfunción de las células beta, ¿deberíamos ser mucho más agresivos en el tratamiento de su sobrepeso/obesidad para que esta función de las células beta se conserve durante más tiempo?”, dice Bacha. Los médicos podrían, por ejemplo, decidir iniciar antes el tratamiento, añade.
Investigadores como Soltero tampoco se ven disuadidos por las dificultades que entraña la búsqueda de cambios en los hábitos de vida. Soltero, que ha trabajado con adolescentes hispanos obesos y con sobrepeso para mejorar la actividad física y hacer cambios en la dieta, los describe como personas a menudo muy motivadas, dado el daño que han visto que la enfermedad ha infligido sobre sus propias familias. “Muchas veces tendrán un punto de contacto con un familiar que está en diálisis y al que quizá le amputaron un dedo. O dirán: ‘No quiero pincharme todos los días como mi tío Fulano de Tal’. O ‘No quiero estar medicándome el resto de mi vida como mi abuela”, dice Soltero.
Artículo de El País traducido por Debbie Ponchner.

